Le contrôle de la crise douloureuse devra traiter les différents aspects de la douleur :
- Inflammatoire
- Contraction utérine : dysménorrhée
- Douleur par sensibilisation : douleur nociplastique
En sachant que ces mécanismes sont souvent intriqués et peuvent intervenir indépendamment selon les situations.
Le traitement des crises douloureuses : les douleurs inflammatoires
En première ligne thérapeutique, on utilisera :
- Le paracétamol, tant pour son effet antalgique que pour son effet anti-NMDA (acide N-méthyl-D-aspartique).
- Les AINS seront efficaces au moment des douleurs de règles du fait de l’inflammation avec une prise pendant 3 jours maximum.
- Le spasfon pour son efficacité sur l’hyper contractilité de l’utérus.
En seconde ligne, on pourra utiliser les antalgiques de palier 2 :
- Le tramadol est certes un opioïde (classe qui n’a pas d’efficacité sur les neuropathies et active la voie NMDA) mais c’est le seul à avoir une action sur les contrôles inhibiteurs descendants. Il faut privilégier les formes à libération prolongée et l’associer au paracétamol.
- Le néfopam (acupan) : c’est un médicament non seulement anti-NMDA (et non opioïde) et agit sur les mécanismes inhibiteurs descendants comme les antidépresseurs à visée antalgique mais il a de nombreux effets secondaires souvent mal supportés. La biodisponibilité orale reste faible mais il présente une efficacité chez de nombreuses patientes.
Ces 2 médicaments ont pour avantage de ne pas augmenter les phénomènes d’hypersensibilisation qui entrent dans les mécanismes de la douleur de l’endométriose. Ils sont donc adaptés à ces situations ce qui n’est pas le cas de la morphine et de ses dérivés. Celle devra être évitée autant que possible.
Dans la crise, on pourra bien sur ajouter l’utilisation de la neuromodulation de type TENS, les techniques de gestion de crise comme l’auto-hypnose et l’auto-rééducation.
Concernant le cannabidiol (CBD) sans la partie psychotrope (THC) du cannabis, son efficacité n’est pas encore validée1. La littérature est encore insuffisante mais progresse. Les huiles à base de CBD sont en vente libre en France si le taux de THC est inférieur à 0.2 %.
1Stockings E et al., Cannabis and cannabinoids for the treatment of people with chronic noncancer pain conditions: a systematic reveiw and meta-analysis of controlled and observational studies. Pain 2018; 159 (10); 1932-54.
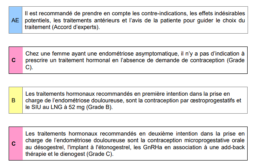
Le traitement pour stopper les règles : l'hormonothérapie
La pilule n’est pas antalgique. Une hormonothérapie en continu peut lisser les taux aléatoires au cours des cycles et ainsi mieux protéger le système nociceptif mais ces taux protecteurs varient d’un individu à l’autre. C’est pourquoi, chez certaines femmes, l’hormonothérapie peut ne pas convenir.
Son rôle est de susprendre les saignements (aménorrhée), eux-mêmes responsables des douleurs inflammatoires irritant les terminaisons nerveuses, activant la voie NMDA (acide N-méthyl-D-aspartique). L’hormonothérapie est donc essentielle mais insuffisante contre les douleurs, en particulier si elles sont chroniques.
L’effet attendu de ces traitements hormonaux est d’arrêter ou au minimum de diminuer les douleurs liées aux règles. Ils ont également comme but d’arrêter l’évolution lente de la maladie. Toutes les contraceptions hormonales sont envisageables en fonction de chaque histoire et de chaque femme :
En première intention :
- Contraceptifs hormonaux combinés (œstrogène et progestérone) : Ils peuvent être pris en discontinu ou en continu, sans faire la pause de 7 jours chaque mois et sans prise de comprimé placébo.
- SIU au LNG à 52 mg
En seconde intention :
- Contraceptifs microprogestatifs orale au Désogestrel : Ce type de traitement aide à réduire les effets des œstrogènes, qui stimulent la croissance des lésions endométriales. Cependant, le traitement progestatif peut occasionner des saignements à type de spotting.
- Implant à l’Etonogestrel
- Agonistes de la GnRH avec Add Back Thérapie : l’objectif est de mettre temporairement les ovaires au repos et donc de stopper la sécrétion d’œstrogène et de progestérone. Ils sont associés à une hormonothérapie adjuvante (faible dose d’estrogènes et (ou) de progestatifs) pour pallier les effets secondaires (déminéralisation osseuse). C’est le seul médicament qui justifie le terme de ménopause artificielle et n’est pas recommandé au long cours.
- Le Diénogest
Recommandations HAS 2017 Prise en charge de l’endométriose Méthode recommandations pour la pratique clinique.
Traitement de fond de la douleur
Le traitement de fond à plusieurs objectifs : traiter non seulement les terminaisons nerveuses endommagées mais aussi la douleur nociplasique liée à l’hypersensibilisation, mécanisme majeur de la douleur chronique dans l’endométriose. Ce traitement sera prescrit par un médecin ou un médecin spécialiste de la douleur. Le dosage est à adapter à chaque patiente en évaluant le rapport bénéfice/risque.
Les effets indésirables marquent la limite du traitement. On commence par un très faible dosage et on augmente progressivement tous les 4 à 7 jours en moyenne, jusqu’à la dose optimale (maximum d’effets positifs sans effets indésirables intolérables). La durée du traitement est de quelques mois, trois en moyenne, la diminution est alors progressive jusqu’à l’arrêt.
- Les antiépileptiques à visée antalgique ont comme mode d’action de réduire l’excitabilité des nerfs, ils sont choisis en première intention dans les douleurs par à-coups.
- Les antidépresseurs à visée antalgique ont comme mode d’action de stimuler les systèmes inhibiteurs descendants serotoninergiques et noradrénergiques. Ils sont choisis en première intention pour les douleurs continues.
- Les antihyperalgésiants agissent sur la voie NMDA et permettent de réduire la « mémorisation » de la douleur comme le paracétamol. Le mieux reste d’anticiper l’activation de cette voie en prenant en charge le plus tôt possible les douleurs et l’anxiété et en réduisant les prescriptions d’opioïdes faibles et forts.
Les traitements à éviter en dehors de la période des règles
Les opioïdes sont à éviter si possible (codéine, morphine…) de par leur effet limité contre la douleur nociplastique mais aussi par leur activation de la voie NMDA.
Il n’est pas recommandé d’utiliser de corticoïdes dans le traitement de la douleur.